Атопічний дерматит – це хронічне алергічне захворювання шкіри,
яке виникає в осіб з генетичною схильністю до атопії, має рецидивуючий перебіг та вікові особливості клінічних проявів.
В останні роки захворюваність на атопічний дерматит зростає в усьому світі, у тому числі й в Україні. Поширеність атопічного дерматиту в розвинутих країнах Європи серед дітей віком до 14 років складає 10-20%.
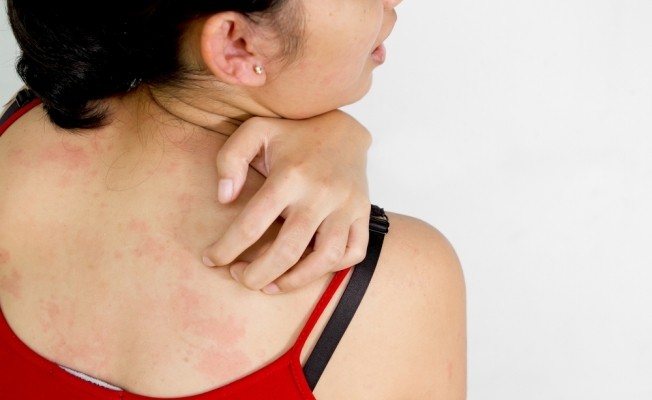
Актуальність атопічного дерматиту визначає інтенсивний свербіж, наявність поширеної висипки на шкірі, часто рецидивуючий перебіг дерматозу, що є причиною психоемоційних розладів у пацієнтів, порушення їх дієздатності та соціальної активності.
Діагноз “атопічний дерматит” вперше запропонував Сульцберґер у 1940 р., хоча ще наприкінці ХІХ ст. було встановлено три особливості атопічного дерматиту: 1) сімейний характер дерматозу; 2) поліморфізм висипки; 3) вікова еволюція клінічних проявів на шкірі.
Етіопатогенез атопічного дерматиту, згідно сучасних досліджень, є поліфакторним. Окрім генетичної схильності, у патогенезі атопічного дерматиту мають значення розлади нервової та ендокринної регуляції, дисфункція шлунково-кишкового тракту, наявність гельмінтозів та інших вогнищ хронічної інфекції (ЛОР-органів, зубів), а також зміни імунологічної реактивності, мікроциркуляторні порушення тощо.
Провокуючими чинниками розвитку атопічного дерматиту у пацієнтів різного віку є: у ранньому дитячому віці: вживання трофалергенів (молоко, яйця, гриби, риба, мед, шоколад, консерви, копченості, цитрусові тощо); контакт з побутовими алергенами (одяг, рослини, тварини, іграшки, косметичні засоби); прийом лікарських засобів, укуси комах тощо; у старшому дитячому віці: аероалергени; психоемоційне напруження; постінфекційна астенізація; у юнацькому та зрілому віці: розлади ендокринної регуляції, психоемоційне напруження, неврози тощо.
Клініка. Перші клінічні прояви атопічного дерматиту виникають на шкірі дітей 2-3-х місяців життя (початок догодовування чи переведення на штучне вигодовування), а також у дітей більш старшого віку (не пізніше 20 років), при народженні зміни шкіри у дітей відсутні. Перша висипка, як правило, виникає на шкірі обличчя (у 65% дітей), волосистої частини голови (у 34%), в ділянці ліктьових та/чи колінних суглобів, а також на розгинальних поверхнях кінцівок.
У перебігу атопічного дерматиту розрізняють три вікові періоди з різними клінічними проявами на шкірі: І період (до 2-х років) – немовлятковий (ексудативна стадія); ІІ період (від 2-х років до підліткового віку) – інфільтативна стадія; ІІІ період (юнацький та зрілий вік) – з проявами ліхеніфікації.
Залежно від характеру висипки розрізняють наступні клінічні форми атопічного дерматиту:
– еритематозно-сквамозна;
– везикулокрустозна (екземоподібна);
– еритематозно-сквамозна з незначною ліхенізацією;
– прурігоподібна;
– ліхеноїдна.
Еритематозно-сквамозна форма найчастіше виникає у немовлят віком 3-4-х місяців та дітей до 2-х років і характеризується появою на шкірі обличчя, шиї та волосистої частини голови еритематозних плям з набряком і лущенням, у центрі яких можуть виникати мікровезикули з мокрінням, кірочками і кірочко-лусочками за типом себорейної, справжньої чи мікробної екземи – везикулокрустозна форма. Висипка симетрична, в подальшому може поширитися на тулуб та кінцівки. У період загострення дерматозу дитина неспокійна, погано спить, розчісує шкіру. Перебіг атопічного дерматиту характеризується чергуванням загострень та ремісій, однак навіть у період ремісії за вухами та біля мочок вушних раковин можна бачити глибокі тріщини, вони мокнуть та інфікуються. Дермографізм у більшості пацієнтів (до 80%) залишається червоним.
Еритематозно-сквамозна форма з незначною ліхенізацією (від 2-х років до пубертату) характеризується появою еритематозно-сквамозних вогнищ, а також ліхеноїдних папул на шкірі згинальних поверхонь великих складок, шиї, де шкіра інфільтрується, стає сухою, ущільненою з висівкоподібними лусочками, розчухами (екскоріаціями) та геморагічними кірками.
При пруригоподібній формі (від пубертату до зрілого віку) на тлі помірної чи клінічно стертої еритематозно-сквамозної форми з ознаками ксеродермії (сухості), з’являються множинні щільні пруригінозні папули або папуло-везикули на розгинальних поверхнях кінцівок, частіше гомілок, плечей та передпліч. Пацієнтів турбує виражений свербіж, тому на поверхні шкіри нерідко можна бачити сліди розчухів та геморагічні кірки.
При ліхеноїдній формі (доросла фаза захворювання – від пубертату) на тлі ксеродермії з’являються пласкі полігональні папули кольору нормальної шкіри чи рожево-сірі, що локалізуються на згинальних поверхнях кінцівок, із наступним формуванням вогнищ ліхеніфікації (у вигляді нейродерміту), які з часом пігментуються. У частини хворих вогнища ураження набувають поширеного чи навіть генералізованого характеру з формуванням дифузного атопічного дерматиту (дифузного нейродерміту) із залученням шкіри промежини, геніталій, міжсідничної та підсідничної складок. У цих випадках перебіг захворювання тяжкий, порушується загальний стан пацієнтів, має місце біопсуючий свербіж, після якого залишаються лінійні рубці, нерідко приєднується вторинна інфекція. Дермографізм стійкий білий.
Одним із клінічних ознак атопічного дерматиту в дітей та підлітків є прояви хейліту у вигляді нерізко вираженої еритеми з лущенням та появою тріщин у кутах рота та на губах. Характерними для атопічного дерматиту є також периорбікулярні прояви з лущенням та гіперпігментацією, тріщинами у кутах очей, набряком та лущенням повік. У більшої частини пацієнтів є подвійна зморшка на нижній повіці (симптом Дені-Моргана).
Ураження долоней при атопічному дерматиті у дитячому/підлітковому віці характеризується посиленням малюнку борозен, лущенням та тріщинами пучок пальців, явищами дисгідрозу з рецидивами у холодну пору року.
Лікування атопічного дерматиту повинно бути індивідуальним з урахуванням вікового періоду, клінічних проявів, ступеня активності і тяжкості шкірного процесу. Терапевтичні заходи спрямовані на усунення запального процесу, а також на подовження стану клінічної ремісії та попередження рецидивів захворювання.
Профілактичні заходи. Після досягнення клінічної ремісії пацієнти підлягають диспансерному нагляду з регулярним обстеженням у суміжних спеціалістів (алерголог, терапевт, гастроентеролог, ендокринолог, психоневролог) з метою проведення імунокорекції, санації вогнищ фокальної інфекції, нормалізації функцій організму, психологічної реабілітації.
Матеріал підготувала: Денисенко Ольга – завідувач кафедри дерматовенерології, професор.