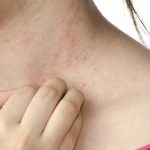
Харчова алергія — одна з найактуальніших проблем педіатрії,
тому що клінічні прояви атопії в ранньому дитячому віці пов’язані саме з гіперчутливістю до харчових алергенів. Вони є першими у великому переліку причинно значущих для дитини антигенів навколишнього середовища.
Небажана реакція на їжу називається харчовою гіперчутливістю. Термін “харчова алергія” можна використовувати, коли доведено імунологічні механізми реакції. Харчова алергія може бути IgE-залежною та не-IgE-залежною. Усі інші реакції зараховуються до неалергічної гіперчутливості до продуктів харчування.
Статистика поширення харчової алергії
Лікарська статистика поширення харчової алергії дуже строката: за одними даними, нею страждають 20-40% дітей першого року, за іншими – поширеність доведеною алергії у дітей першого року складає 6-8%, серед підлітків – 2-4%. Існує вікова еволюція харчової алергії: у 20% пацієнтів своєчасне і адекватне її лікування призводить до клінічного одужання; у 41% відбувається зміна проявів харчової алергії на органи-мішені; у 38% формується поєднане проявів харчової алергії з залученням кількох «шокових» органів – шкіри, шлунково-кишкового тракту, дихальної системи.
Протягом багатьох років проблема алергії на харчові продукти є темою запеклих дискусій серед клініцистів, незважаючи на те, що перші вказівки на наявність алергії до коров’ячого молока належать Гіппократу (460–370 рр. до н. е.). Галеном (131–210 рр. н. е.) була описана реакція, подібна до алергічної, при вживанні дітьми козячого молока. XVII і особливо XVIII століття відзначалися накопиченням знань про харчові реакції: виникнення астми після вживання риби, шкірні прояви у відповідь на споживання яєць або молюсків. Pierre Borel (1656, Франція) вперше впровадив шкірні тести з білком яєць.
У 1902 р. Richet та його дослідницька група вперше описали анафілактичну реакцію при харчовій алергії. Протягом ХХ століття завдяки загальним успіхам імунології і алергології стало відомо, що основним механізмом у розвитку харчової алергії є IgE-залежна реакція, проте можлива участь інших імунопатологічних реакцій.
Епідеміологічно рівень харчової алергії теж досить важко оцінити в зв’язку з чисельністю потенціальних алергенів, наявністю прихованої алергії, а також різноманітними симптомами захворювання, в основі якого лежить реакція на харчовий продукт. Загалом харчова алергія спостерігається у 10 % дітей і 2 % дорослих. Найчастіше (30–40 %) вона проявляється атопічним дерматитом, у 8 % — астмою, у 6 % — анафілаксією.
Харчова алергія може розвиватися за допомогою таких механізмів:
IgE-опосередкованих. Реакції цього типу є гострими, часто – негайного типу;
- IgE-незалежних. Ці механізми досліджені недостатньо. Припускають, що велика кількість не IgE-опосередкованих реакцій відбувається за участю лімфоцитів Т. IgE-незалежні алергічні реакції часто є реакціями сповільненого типу;
- залежних і незалежних від IgE (змішаний тип алергії).
Харчову алергію не слід плутати з непереносимістю харчових продуктів, яка не розвивається за участю імунологічних механізмів, а спричинена недостатністю ферментів, вживанням токсичних речовин тощо.
ПАТОГЕНЕЗ
Провідна роль у механізмах виникнення харчової алергії належить порушенню морфо-функціонального стану шлунково-кишкового тракту. Тонкий кишківник являє собою поверхню, яка контактує з чужорідними речовинами у 10 разів більше, ніж дихальний епітелій, та у 300 разів більше, ніж шкіра. У фізіологічних умовах у системі травлення існує ряд бар’єрів, що представлені анатомічними, фізіологічними та імунологічними факторами і перешкоджають проникненню харчових антигенів у внутрішнє середовище організму, де вони індукують імунну відповідь. Неспроможність даних бар’єрів частіше проявляється в дитячому віці, що пов’язано з віковими анатомо-фізіологічними особливостями шлунково-кишкового тракту.
Ушкодження бар’єра травного тракту внаслідок запальних, інфекційних, паразитарних захворювань сприяє харчовій сенсибілізації. Останнім часом пильна увага приділяється розладам не тільки порожнинного, але й пристіночного травлення. Механізм харчової алергії тісно пов’язаний з гідролізом і всмоктуванням їжі, патологією мембранного травлення. При цьому більш вірогідним постає не тільки структурне порушення мікроворсинок щіткової кайми, а й дефіцит ферментів типу пептидаз, що обумовлює всмоктування молекул білка зі збереженими антигенними властивостями. Можна припустити і порушення порожнинного травлення зі збільшенням позамембранного транспорту антигенних субстанцій. Токсичний вплив продуктів неповного перетравлення білків сприяє підвищенню проникності слизових оболонок шлунково-кишкового тракту. Молекули і макромолекули проникають через стінку кишківника і потрапляють у кров. Рівень порозності і проникності через інтестинальну стінку залежить від розмірів молекул та стану самої стінки. Головний механізм транспорту молекул полягає у їх абсорбції на клітині з наступним ендоцитозом, ферментним впливом на молекулу і екзоцитозом у кров. Альтернативний шлях характеризується “проходом” молекул харчових продуктів (у тому числі алергенів) між клітинами без ферментного впливу. Ендолізосомальна деградація молекул складає близько 90 %, інший шлях (альтернативний) — 10 %. Саме цей міжклітинний шлях підвищує ризик патологічних реакцій. Відповідальними за транспорт макромолекул антигену через клітинні бар’єри є М-клітини (Microfold). Вони переносять антиген у підлягаючу лімфоїдну тканину з дуже незначною ензиматичною обробкою.
Слизовий бар’єр ефективно захищає від проникнення бактеріальних антигенів за допомогою неімунологічних та імунологічних механізмів. Неімунологічні фактори включають дію кислоти у шлунку, протеолітичних ензимів і панкреатичного секрету, інтестинальної мукози, яка є пасткою для антигенів. Антигени, що досягають інтестинальної мукози, захоплюються епітелієм та пейєровими бляшками, відповідно інформація потрапляє на лімфоцити з подальшою активацією імунної відповіді.
Відбуваються два типи реакцій:
перша — продукція секреторних IgA (s-IgA), що блокують молекулярну абсорбцію і попереджають сенсибілізацію;
друга — імунна реакція контролю системи вивільнення за участю Т-супресорів та ендокриноцитів, що продукують гормони: секретин, холецистокінін, серотонін, гістамін тощо.
Інформація про різні аспекти мукозального захисту та взаємовідносини між чисельними клітинами у процесі його формування, отримана останнім часом, призвела до формування концепції лімфоїдної мукозоасоційованої системи або MALT (Mucosa Associated Lymphoid Tissue).
У патогенезі реакцій харчової гіперчутливості і зниженні імунологічної толерантності відіграють роль такі фактори:
У новонароджених та дітей молодшого віку:
-перша зустріч з великою кількістю різних алергенів;
-велике антигенне навантаження при штучному вигодовуванні, особливо при застосуванні неадаптованих сумішей;
-незрілий кишківник (анатомо-фізіологічні особливості раннього віку);
-тимчасовий дефіцит IgA;
-атопічний статус;
-фактори зовнішнього середовища;
-тривала експозиція антигену в кишківнику;
імуносупресивний ефект вірусної інфекції;
У дітей, підлітків та дорослих:
-інтестинальні подразники;
-паразити;·
-кандіди;
-алкоголь тощо.
Загальними механізмами розвитку харчової алергії виступають:
-обтяжена полігенна спадковість;
-наявність IgE-залежного механізму;
-сполучення різних імунопатологічних реакцій;
-порушення місцевого імунітету, особливо здатності IgA утворювати імунні комплекси;
-зниження активності фагоцитозу;
-порушення морфо-функціонального стану шлунково-кишкового тракту;
-дефіцит пептидаз;
-дефект М-клітин;
-проходження через печінковий бар’єр;
-зниження функціональної активності підшлункової залози;
-порушення мікробіоценозу кишківника.
ХАРЧОВІ АЛЕРГЕНИ
Найбільш поширеними харчовими алергенами у дітей є коров’яче молоко, курячі яйця, риба і продукти моря, м’ясо (особливо холодної обробки). У таблиці 1 наведено частоту харчової алергії на певні продукти в залежності від віку дитини.
Досить розповсюдженою і серйозною проблемою гастроінтестинальної алергії в дитинстві є непереносимість протеїну коров’ячого молока через те, що це — перший і найбільш масивний за експозицією алерген. У подальшому тригерами виступають протеїни сої, курячих яєць, риби, гороху тощо. Алергія на молоко зазвичай проходить самостійно і досить рідко трапляється після 2–3 років. Інші харчові продукти спричиняють непереносимість набагато довше. Серед білків коров’ячого молока найбільшим потенційним алергеном виступає термостабільний b-лактоглобулін. Він не міститься в материнському молоці. Проте алергію можуть викликати десятки інших антигенів, присутніх у коров’ячому молоці.
Етіологічні фактори клінічних проявів харчової алергії у дітей залежно від їх алергізуючої активності можна згрупувати таким чином:
-висока алергенність: коров’яче молоко, риба, яйця, куряче м’ясо, суниці, малина, полуниці, чорна смородина, ожина, виноград, ананас, диня, хурма, гранат, цитрусові, шоколад, кава, какао, горіхи, мед, гриби, гірчиця, томати, морква, буряк, селера, пшениця, жито;
-середня алергенність: свинина, індичка, кролик, картопля, горох, персики, абрикоси, червона смородина, банани, перець зелений, кукурудза, гречка, журавлина, рис;
-слабка алергенність: конина, баранина (нежирна), кабачки, патисони, редька, гарбуз світлих тонів, яблука зеленого та жовтого кольору, біла черешня, біла смородина, аґрус, слива, мигдаль, зелені огірки.
Слід зауважити, що оцінка алергізуючої активності вищенаведених продуктів надана з урахуванням істинних алергічних реакцій. Проте кожен із них може викликати псевдоалергічні реакції, особливо у дітей із панкреатичною недостатністю, і клінічна вираженість цих реакцій не завжди збігається з представленою.
Перехресна алергенність між харчовими та інгаляційними алергенами стає суттєвою, починаючи з 2–3-річного віку. Приступи бронхіальної астми може викликати запах часнику, риби, а також кухонний чад (випаровування) під час приготування їжі. Існує перехресна антигенність між яблуками, лісним горіхом, томатами, персиками, абрикосами та пилковим алергеном берези; між селерою, морквою, перцем; динею, бананами та амброзією, томатами, горохом та полютантами трав.
Матеріал рідготувала: д.мед.н., професор кафедри педіатрії та медичної генетики Сорокман Т.В.