Дерматоміозит – системне захворювання із групи дифузних уражень сполучної тканини, яке характеризується тяжким прогресуючим перебігом із характерними проявами на шкірі, ураженням поперечно-посмугованої мускулатури, судин мікроциркуляторного русла та внутрішніх органів.
Етіопатогенез. Причини розвитку дерматоміозиту, не зважаючи на чисельні дослідження, залишаються остаточно не з’ясованими. У виникненні захворювання вагому роль відводять генетичним чинникам (зустрічаються сімейні випадки захворювання), перенесеним гострим інфекційним захворюванням чи наявності вогнищ хронічної інфекції, розвитку медикаментозної сенсибілізації, а також впливу екзогенних чинників (інсоляція, переохолодження, травми) тощо. Разом з тим, встановлено, що у значної частини пацієнтів розвиток дерматоміозиту передує клінічним проявам онкозахворювань, тому своєчасне виявлення у хворих ознак дерматоміозиту сприяє також ранній діагностиці та лікуванню онкологічних захворювань внутрішніх органів і систем.
Класифікація та перебіг.
Зважаючи на дані про можливі етіопатогенетичні чинники та вік пацієнтів, нині розрізняють наступні форми дерматоміозиту:
- ідіопатичний (первинний) дерматоміозит (виникає без видимої причини);
- паранеопластичний (вторинний) дерматоміозит (при обстеженні у пацієнтів виявляють наявність онкозахворювань);
- ювенільний дерматополіміозит (дитячий);
- дерматоміозит (поліміозит), поєднаний з іншими захворюваннями сполучної тканини.
Залежно від гостроти перебігу і клінічних проявів розрізняють гострий, підгострий та хронічний дерматоміозит.
У перебігу дерматоміозиту виділяють три періоди: продромальний, маніфестний та дистрофічний. Продромальний період супроводжується загальною слабкістю, гарячкою та нудотою, спостерігається біль у кістках і м’язах, пітливість, набряк пальців рук, втрата м’язового тонусу, артралгії. Маніфестний період характеризується значним ураженням м’язів та шкіри. Третій період – це період ускладнень (дистрофічний, термінальний, кахектичний).
Дерматологічні прояви дерматоміозиту
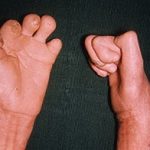
Для клініки дерматоміозиту характерними є два синдроми: шкірний та м’язовий. Шкірний синдром проявляється наступними клінічними ознаками:
Еритеми:
– еритема повік;
– периорбітальна еритема яскраво-червона, потім лілового або темно-червоного кольору, жовта або коричнева; з часом еритема стає сірого кольору, існує довго, а пігментація після цього зберігяється роками («дерматоміозитні окуляри»);
– еритема обличчя, шиї;
– еритема кистей і долонь;
– еритема навколонігтьових валиків.
Телеангіектазії на тлі еритеми.
Набряки. Частіше в ділянці обличчя, але можуть розповсюджуватися на шию, груди.
Капілярити кінчиків пальців, долонь.
Інша висипка: петехії, пурпура, папули, некрози.
Смугаста атрофія шкіри.
Ділянки гіперпігментаціі та депігментаціі (пойкілодермія).
Гостра форма дерматоміозиту зазвичай розпочинається з лихоманки.
Шкірні зміни на шкірі та слизових оболонках характеризуються появою еритеми, яка локалізується на обличчі і далі поширюється на шию, груди та волосисту частину голови, висипка може поширюватися по всьому тілу. Еритема виникає нападоподібно, часто у відповідь на вплив сонячних променів. Також уражаються дрібні кровоносні судини – телеангіектазії проявляються на повіках, долонях і пальцях. Шкірні прояви супроводжуються свербінням і печінням. Інколи бувають випадки з різко вираженою еритемою, на тлі якої з’являються крововиливи, міхурі, кірочки, після чого розвивається атрофія. У випадках, коли переважає поліоміозит, шкіра блідого кольору із сірим відтінком. Набряк шкіри може бути вогнищевим або поширеним, м’якої або щільної консистенції. Після регресу висипки, як правило, залишається вторинна депігментація. Ознаками гострого періоду дерматоміозиту є також ураження м’язів (болючість та набряклість м’язів із розвитком м’язової слабкості), міокардит, пневмонія, розлади травлення, ознаки енцефаліту, парези, психози тощо. Підгострий період дерматоміозиту триває 1-2 роки, окрім шкірних проявів поступово розвивається ураження м’язів та прояви вісцеритів. Хронічний перебіг дерматоміозиту характеризується циклічністю, при цьому спостерігається мінімальна активність патологічного процесу.
Діагностика.
Діагностика дерматоміозиту базується на клінічних проявах (змін шкіри та м’язів), біопсії м’язів та шкіри (за показами), електроміографії. В аналізі крові – підвищення вмісту креатиніну, лактатдегігідрогенази, молочної кислоти. Гістопатологія шкіри – епідерміс стоншений, дерма набрякла, відзначається дистрофія волосяних мішечків, еластичні волокна зруйновані, а колагенові набряклі, гіподерма набрякла із мукоїдною дегенерацією та фіброзом.
Лікування.
Лікування хворим на дерматоміозит призначає лікар-ревматолог. Таким хворим показані системні глюкокортикостероїдні засоби, за показами – цитостатики, а також препарати для нормалізації функції внутрішніх органів, обмінних процесів, мікроциркуляції тощо. Зважаючи на можливий паранеопластичний характер розвитку дерматоміозиту пацієнти обов’язково повинні бути обстежені у лікаря-онколога. Прогноз. Без лікування летальність при дерматоміозиті сягає до 70%, можлива інвалідизація пацієнтів.
Профілактика.
Профілактика складається із попередження впливу можливих причин, які викликають загострення захворювання: уникнення переохолодження та інсоляції, проведення комплексного обстеження з метою виявлення і санації осередків хронічної інфекції та своєчасного лікування супутніх соматичних захворювань. При появі на шкірі будь-якої висипки слід обов’язково звернутися до лікаря-дерматолога з метою ранньої діагностики проявів дерматоміозиту та своєчасного виявлення можливого початку розвитку злоякісних новоутворень в організмі пацієнта.
Матеріал підготували: Денисенко Ольга – завідувач кафедри дерматовенерології; Гнідан Марина – асистент кафедри