Сучасна медицина дедалі більше відходить від вузько біологічного розуміння хвороби та переходить до цілісного, інтегративного підходу. Одним із ключових концептуальних підґрунтів такого підходу є біопсихосоціальна модель, яка розглядає здоров’я людини як результат взаємодії біологічних, психологічних і соціальних чинників. Для клінічної практики це означає необхідність одночасного врахування як соматичного, так і психічного стану пацієнта
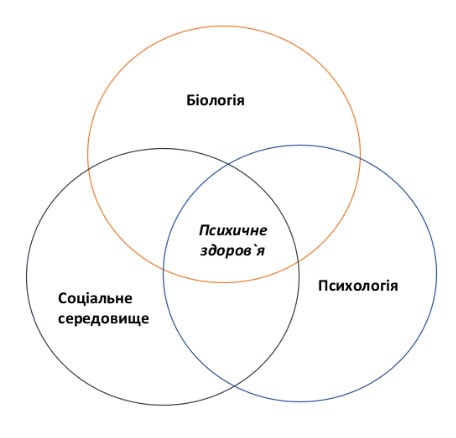
Біопсихосоціальна модель: суть та значення
Біопсихосоціальна модель була запропонована як альтернатива редукціоністському підходу, що зводив захворювання виключно до біологічних порушень. Вона передбачає, що будь-який патологічний процес формується під впливом:
біологічних факторів (генетика, нейрохімія, соматичні захворювання);
психологічних факторів (емоції, когніції, поведінкові патерни);
соціальних факторів (умови життя, підтримка, соціальні ролі, стресори).
У клінічній практиці це означає, що ефективне лікування неможливе без урахування всіх трьох компонентів.
Взаємозв’язок психічного та соматичного здоров’я
Психічне та соматичне здоров’я є тісно взаємопов’язаними. Хронічні соматичні захворювання (серцево-судинні, ендокринні, онкологічні) часто супроводжуються тривожними та депресивними розладами. Водночас психічні порушення можуть впливати на перебіг соматичних хвороб, погіршуючи прогноз, знижуючи прихильність до лікування та якість життя пацієнтів.
Наприклад:
депресія асоціюється з підвищеним ризиком серцево-судинних подій;
хронічний стрес впливає на імунну систему;
тривожні розлади можуть маскуватися під соматичні симптоми.
Таким чином, ігнорування психічного компонента призводить до неповноцінної діагностики та лікування.
Біопсихосоціальний підхід у клінічній практиці
Інтеграція психічного та соматичного здоров’я передбачає:
- комплексну оцінку пацієнта (включно з психоемоційним станом);
- міждисциплінарну взаємодію лікарів різних спеціальностей;
- використання психотерапевтичних методів поряд із медикаментозним лікуванням;
- залучення сім’ї та соціального оточення до процесу відновлення.
Особливої актуальності набуває скринінг тривожних і депресивних розладів у пацієнтів із хронічними соматичними захворюваннями, а також розвиток навичок комунікації у лікарів.
Роль лікаря у реалізації моделі
Лікар у сучасній системі охорони здоров’я виступає не лише як фахівець із лікування хвороби, а й як провідник пацієнта у процесі відновлення цілісного здоров’я. Це вимагає:
емпатійного підходу;
вміння слухати і розуміти пацієнта;
здатності виявляти психологічні труднощі;
готовності до співпраці з іншими спеціалістами.
Виклики та перспективи
Попри очевидні переваги, впровадження біопсихосоціальної моделі стикається з низкою викликів:
- обмежений час на прийомі;
- недостатня підготовка лікарів у сфері психічного здоров’я;
- стигматизація психічних розладів;
- фрагментованість медичної допомоги.
Водночас розвиток інтегрованих моделей допомоги, впровадження мультидисциплінарних команд та підвищення обізнаності медичних працівників відкривають нові можливості для покращення якості медичної допомоги.
Інтеграція психічного та соматичного здоров’я є необхідною умовою ефективної клінічної практики. Біопсихосоціальна модель дозволяє розглядати пацієнта як цілісну особистість, що сприяє більш точній діагностиці, ефективнішому лікуванню та підвищенню якості життя.
Сучасна медицина – це медицина партнерства, розуміння та комплексного підходу, де психічне і соматичне здоров’я є невід’ємними складовими єдиного процесу збереження і відновлення людського благополуччя.
Матеріал підготувала: професор кафедри нервових хвороб,
психіатрії та медичної психології ім. С.М. Савенка, д.мед.н. Юрценюк О.С