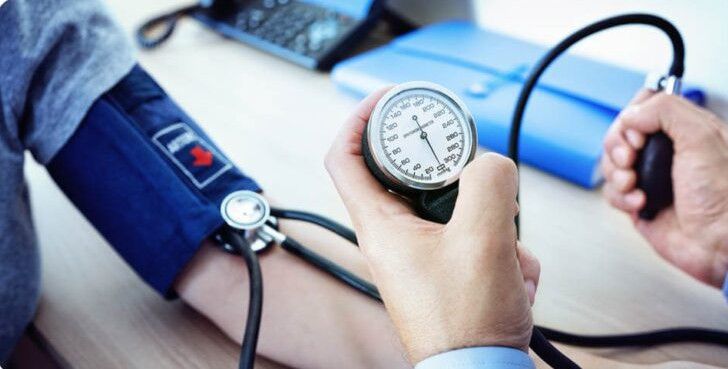
Гіпертонія (гіпертензія) – розповсюджена хвороба, що проявляться підвищеним артеріальним тиском, а також збільшує ризик серцево-судинних захворювань.
Україна посідає перше місце серед країн Європи за смертністю населення від серцево-судинних захворювань, основною причиною яких є артеріальна гіпертензія (підвищення кров’яного тиску).
Щорічно цю хворобу вперше виявляють у 430 тисяч пацієнтів. Майже 20-25% всього дорослого населення має підвищений артеріальний тиск (показник, більший за 140/90 мм).
У нашій країні близько 12-13 млн хворих на артеріальну гіпертензію.
Фактори, які найчастіше провокують виникнення гіпертонічної хвороби:
- Надмірна вага;
- Вживання в їжу солі у великих кількостях;
- Малорухливий спосіб життя;
- Зловживання алкоголем;
- Похилий вік;
- Часті стресові ситуації;
- Хронічна ниркова недостатність;
- Генетична схильність (якщо один з батьків хворіє на гіпертонічну хворобу, то з імовірністю у 50-60% захворіє й дитина, якщо обоє батьків – дитина матиме таку ж проблему практично у 100% випадків);
- Захворювання щитоподібної або надниркової залози;
- Куріння.
Тривалий час гіпертонія може протікати безсимптомно. Пацієнт часто навіть не здогадується, що у нього високий тиск, а це ускладнює перебіг хвороби.
Щоб виявити захворювання, необхідно контролювати артеріальний тиск – перевіряти його два рази на день протягом чотирьох тижнів.
Найкраще це робити за допомогою холтер-моніторингу Це метод, який дозволяє оцінити серцеву діяльність пацієнта в умовах дотримання звичного способу життя.
Також щоб діагностувати артеріальну гіпертензію необхідно зробити аналіз крові та електрокардіограму, УЗД серця та нирок, доплерографію судин шиї та проконсультуватися у кардіолога, офтальмолога і ендокринолога.
Гіпертонічний криз – це раптове значне підвищення артеріального тиску (наприклад, вже згаданий рівень 180/120 мм. рт. ст.), що може ускладнитися шоковим інсультом або інфарктом міокарда й привести до смерті хворого.
Основні причини виникнення гіпертонічного кризу: відмова від прийому антигіпертензивних препаратів або неправильні дози, стресові ситуації та ендокринні порушення.
Найкращий спосіб запобігти гіпертонічним кризам – ефективна взаємодія з лікарем. Тільки фахівець може підібрати лікування, яке допоможе контролювати хворобу. Якщо гіпертонічну хворобу діагностовано, то важлива складова лікування – підбір та постійний прийом антигіпертензивних препаратів.
Для лікування артеріальної гіпертензії використовують різноманітні класи лікарських засобів, які мають різні механізми дії та побічні ефекти. Ось деякі з найбільш часто використовуваних класів ліків та їх побічні дії:
- Інгібітори АПФ (еналаприл, лізиноприл) – знижують артеріальний тиск шляхом блокування вироблення ангіотензину ІІ, що сприяє розширенню кровоносних судин. Можливі побічні ефекти: головний біль, гіпотонія, гіперкаліємія, гіперчутливість.
- Блокатори АТ1-рецепторів (лозартан, вальсартан) – знижують артеріальний тиск, зменшуючи вплив ангіотензину ІІ на рецептори. Можливі побічні ефекти: головний біль, гіпотонія, гіперкаліємія, гіперчутливість.
- Діуретики (гідрохлоротіазид, фуросемід) – зменшують обсяг рідини в організмі, зменшуючи обсяг крові та знижуючи артеріальний тиск. Можливі побічні ефекти: гіперкаліємія, гіпотонія, сухість рота, головний біль, запаморочення, блювання, діарея.
- Блокатори кальцієвих каналів (амлодипін, нифедипін) – знижують тонус кровоносних судин, сприяючи їх розширенню. Можливі побічні ефекти: головний біль, гіпотонія, покривавлення вен, гіперплазія яєчників, тремтіння.
- Симпатолітики (бета-блокатори, альф-адреноблокатори) – зменшують дію симпатичної нервової системи, що дозволяє знизити артеріальний тиск. Можливі побічні ефекти: головний біль, гіпотонія, брадікардія, запаморочення, сонливість, депресія, бронхоспазм.
- Вазодилататори (натрій нітропрусид, гідралазин) – знижують артеріальний тиск шляхом прямого розширення кровоносних судин. Можливі побічні ефекти: головний біль, гіпотонія, нудота, запаморочення, тахікардія, вазодилатаційна реакція, водорівнева реакція.
Кожен клас лікарських засобів має свої можливі побічні ефекти, наведу основні з них:
- Діуретики: можливі побічні ефекти включають гіпокаліємію, гіпонатріємію, гіперкаліємію, гіпотонію, головокружіння, сонливість, відчуття спеки, дехідрацію, запор.
- Інгібітори ангіотензин-перетворюючого ферменту (ІАПФ): можливі побічні ефекти включають головний біль, головокружіння, гіпотонію, суху кашель, діарею, запаморочення, нудоту, блідість шкіри, ангіоневротичний набряк.
- Блокатори ангіотензинового рецептора (БАР): можливі побічні ефекти включають головний біль, головокружіння, гіпотонію, нудоту, запаморочення, ангіоневротичний набряк.
- Бета-адреноблокатори: можливі побічні ефекти включають брадікардію, гіпотонію, сонливість, відчуття втоми, погіршення симптомів астми, депресію, сексуальну дисфункцію.
- Кальцієві антагоністи: можливі побічні ефекти включають головний біль, гіпотонію, запаморочення, запор, тахікардію, гіперглікемію.
- Вазодилататори: можливі побічні ефекти включають головний біль, гіпотонію, запаморочення, тахікардію, вазодилатаційну реакцію.
Зважаючи на те, що кожен організм є індивідуальним, можливість побічних ефектів може відрізнятися у кожного пацієнта. Перед початком лікування слід обговорити можливі ризики та користь з лікарем та дотримуватися рекомендацій щодо дозування та режиму прийому лікарських засобів.
Якщо у вас виникли побічні ефекти від прийому будь-яких лікарських засобів, необхідно проконсультуватися з лікарем, щоб він міг оцінити ступінь серйозності та ризику від таких ефектів та розглянути інші можливі варіанти лікування. Будьте здоровими!
Інформацію підготував кандидат медичних наук, асистент кафедри фармації Мирослав ВАЦИК