Короста – інфекційне захворювання шкіри, збудником якого є коростяний кліщ (Sarcoptes scabiei var. hominis), який живе тільки на шкірі людини. Короста як заразна шкірна хвороба відома ще з античних часів, детально вивчено властивості її збудника – коростяного кліща, шляхи та умови зараження, розроблено ефективні методи лікування, проте короста донині залишається актуальною проблемою сьогодення. Попри задовільний рівень побутових та санітарно-гігієнічних умов населення, захворюваність на коросту на сучасному етапі не зникла, а поширенню хвороби часто сприяє несвоєчасне звернення населення за медичною допомогою та/чи атиповий перебіг захворювання, особливо у дітей, що утруднює у них діагностику хвороби.
Що потрібно знати про збудник корости – коростяний кліщ?
Коростяний кліщ має дуже дрібні розміри (самка довжиною 0,3-0,45 мм, шириною 0,25-0,38 мм), а самець ще менших розмірів, тому вони є не помітними на шкірі. Самка після запліднення проникає у шкіру і прориває у верхніх її шарах своєрідні «коростяні ходи», де щоденно відкладає 2-3 яйця, однак лише 10% з них доживає до стадії дорослих кліщів, які надалі поширюються на шкірі.
Вдень коростяний кліщ знаходиться у стані спокою, а ввечері починає прогризати ходи у шкірі, чим і пояснюється характерний для корости інтенсивний свербіж шкіри ввечері та вночі, особливо у дітей, які вночі стають неспокійними, збудженими, а маленькі дітки – часто плачуть.
Коростяний кліщ є нестійким у навколишньому середовищі, при температурі 22°С і вологості 35% живе не більше двох діб, а за температури 55°С гине впродовж 10 хв, тому прання білизни при температурі більше 55°С достатньо для знешкодження кліщів на білизні. Кліщі та личинки практично відразу гинуть при температурі 0°С і це можна використати у зимовий період для дезінфекції одягу, матраців, м’яких дитячих іграшок тощо, якщо їх розмістити на мороз на 1-2 доби.
Шляхи зараження дитини коростою. Зараження дитини коростою можливе двома шляхами:
- прямий – за безпосереднього контакту зі шкірою хворих на коросту (членів родини, у дитячих колективах тощо);
- непрямий – через інфіковані предмети (постільна білизна, рушники, дитячі іграшки тощо).
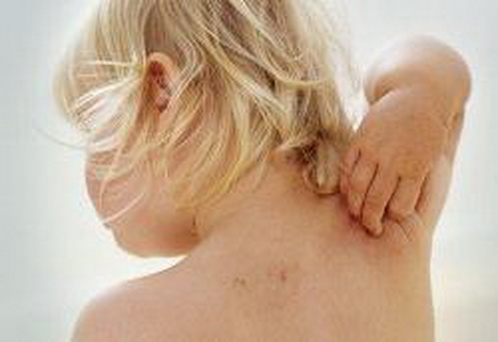
Типові прояви корости у дорослих. Висипка на шкірі при корості у дорослих виникає зазвичай на ділянках тіла з більш тонкою шкірою (згинальні поверхні рук і ніг, складки шкіри, живіт тощо) без ураження долонь і підошов та голови; висипка має вигляд дуже дрібних (1-2 мм) дещо запальних вузликів і дрібних пухирців, розташованих попарно, між якими інколи видно звивисті «коростяні ходи»; за тривалого перебігу хвороби на ділянках розчухів можна побачити кров’янисті чи гнійні кірочки.
Особливості проявів корости у дітей. Короста у дітей, на відміну від дорослих, має певні особливості:
- більш короткий прихований (інкубаційний) період від моменту зараження до появи перших видимих проявів висипки на шкірі, який у дорослих може тривати від 14 днів до 6 тижнів, а у дітей у середньому складає від 8 до 12 діб, при цьому свербіж шкіри у дитини може з’явитися ще раніше – через пару днів після інфікування;
- більш виразний свербіж шкіри, який, на відміну від дорослих пацієнтів, може турбувати дитину не лише ввечері та вночі, але й впродовж дня із підсиленням у вечірній час; постійний свербіж шкіри стає причиною підвищеної збудливості дітей, їх нервозності, плаксивості, відмови від їжі тощо;
- більш поширений характер висипки на шкірі – на відміну від дорослих пацієнтів у дітей висипка окрім складок шкіри й тіла може виникати на долонях та підошвах, а у немовлят – поширюватися на обличчя та волосяну ділянку голови; у дітей грудного віку можуть уражатися навколонігтьові валики з утворенням тріщин і нагноюванням, а також нігтьові пластинки (потовщення, рихлість нігтів тощо);
- більш виразний запальний характер висипки з розвитком великих пухирів – через особливості будови шкіри у дітей (більш тонкі шари шкіри, багато поверхневих судин тощо) у дітей коростяна висипка має більш виразний запальний характер у вигляді поширеного почервоніння, набряку та утворення великих пухирів, заповнених прозорою рідиною, які особливо помітні на долонях і підошвах; така висипка більш схожа на алергічні захворювання шкіри і тому нерідко стає причиною помилок у діагностиці корости;
- ускладнення екзематизацією – у дітей, схильних до алергічних реакцій, як прояв алергії до кліща та його личинок, можуть виникати дрібні пухирці з точковим мокріння та сіруватими кірочками;
- більш частий розвиток «післякоростяних вузликів» (постскабіозна доброякісна лімфоплазія) – за тривалого перебігу корости у частини дітей на статевих органах (переважно у хлопчиків), у складках, на стегнах та інших ділянках виникають вузлики (папули) з горошину і більше, які припідняті над шкірою, помірно щільні, мають червоно-синюшне забарвлення і супроводжуються різким свербежем; їх появу пов’язують із надмірною реакцією структур шкіри на самого кліща та продукти його життєдіяльності;
- часте ускладнення гнійничковою висипкою – у випадку тривалого перебігу корости у дітей більш часто виникають ускладнення гнійничковою висипкою, зокрема на розгинальній поверхні ліктів з’являються кров’янисто-гнійні кірки (симптом Горчакова-Арді);
- можливий малосимптомний перебіг – за нетривалого перебігу корости висипка може бути поодинока, малочисельна, а через набряк шкіри в ділянці висипки «коростяні ходи» можуть бути непомітними.
Діагностика корости у дітей. З урахуванням особливостей проявів корости у дітей, які можуть бути схожими з іншими захворюваннями (алергічні дерматити, гнійничкові хвороби шкіри тощо), діагностику корости у дитини повинен здійснювати фахівець – дитячий дерматолог із застосуванням комплексу діагностичних заходів. Діагностика корости у дитини включає:
- збір та аналіз скарг дитини (чи родичів у маленьких дітей);
- збір та аналіз даних анамнезу (історії) хвороби з метою з’ясування джерела та шляхів зараження дитини;
- ретельний огляд шкірних покривів дитини, визначення особливостей висипки на шкірі (для кращого вивчення характеру висипки лікар застосовує лупу та/чи дерматоскоп; при застосуванні дерматоскопу вкінці ходу часто можна виявити самку коростяного кліща у вигляді чорної цятки);
- виявлення «коростяних ходів», для чого на ділянку висипки наносять барвник (розчин йоду, розчин метиленового синього тощо), який проникає всередину «ходу» і він стає більш помітним;
- у складних для діагностики випадках застосовують лабораторні методи – виявлення коростяного кліща у зішкрібках чи зрізах висипки методом мікроскопічного дослідження.
Підходи до лікування та профілактика корости у дітей. Після постановки у дитини діагнозу корости лікар дерматолог дитячий призначає курс зовнішнього протикоростяного лікування (вибір засобу залежить від віку дитини та характеру висипки) для знищення збудника у шкірі. Однак після курсу протикоростяного лікування (після знищення коростяного кліща) у значної частини пацієнтів на шкірі ще зберігаються залишкові запальні елементи висипки, які потребують зовсім інших підходів до лікування та спостереження у дерматолога до остаточного зникнення висипки на шкірі.
Для попередження повторного зараження дитини коростою після одужання першочергове значення має виявлення та лікування джерела зараження (серед родини, у дитячих колективах тощо), а також ретельна дезінфекція одягу дитини, натільної та постільної білизни, рушників, іграшок та інших особистих речей дитини.
Для своєчасного виявлення корости у дітей важливе значення мають: профілактичні огляди дітей у дитячих колективах; санітарно-просвітня робота серед населення з метою ознайомлення з проявами корости у дітей та своєчасного звернення за медичною допомогою; підвищення рівня знань медичних фахівців та здобувачів медичної освіти щодо особливостей клінічних проявів корости у пацієнтів дитячого віку.
Матеріал підготувала:
завідувач кафедри дерматовенерології, професор
ДЕНИСЕНКО Ольга