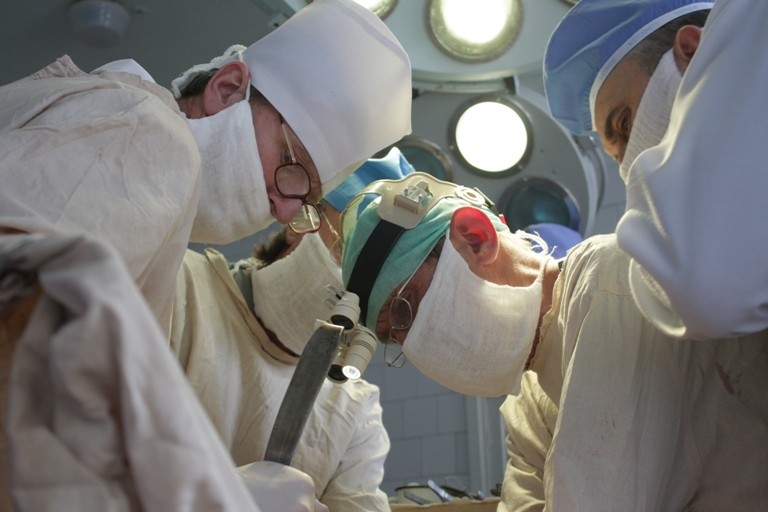
Щорічно, в третю суботу вересня в Україні відзначають День винахідника і раціоналізатора, відповідно до Указу Президента № 443/94 від 16 серпня 1994 року. В 2016 році День винахідника і раціоналізатора України припадає на 17 вересня. На кафедрі хірургії №1 запропоновано та запроваджено в практику метод ліквідації вторинного імунодефіциту шляхом використання плазми донорів – реконвалесцентів, що перехворіли на гострий перитоніт. Але давайте все по порядку.
Імунологія сьогодні – це дисципліна, що бурхливо розвивається
Клінічна імунологія – це прикладна дисципліна, яка використовуючи досягнення фундаментальної імунології, дозволяє домогтися кращого розуміння механізмів хвороб людини, поліпшити їх діагностику та лікування. На даний момент встановлено, що в патогенезі багатьох хірургічних захворювань беруть участь імунні механізми. Сьогодні без наявності базової інформації неможливо зрозуміти складний механізм функціонування імунної системи та її роль у розвитку хірургічних хвороб.
Під твердженням «імунодефіцит» розуміють порушення імунологічної реактивності організму, для якого характерне зниження функції імунної системи і опірності організму відносно до різних інфекцій.
З точки зору етіології (причин розвитку захворювання) розрізняємо первинні і вторинні імунодефіцити. Слід підкреслити, що за клінічними ознаками і лабораторними даними вторинні і первинні імунодефіцити дуже схожі, аж до існування взаємозв’язку між характером імунних порушень і типом збудника. Принциповою відмінністю залишається причина, яка лежить в основі імунних порушень: при первинних це природжений дефект, при вторинних – набутий.
Набуті імунодефіцити зустрічаються набагато частіше за первинні. Зазвичай вторинні імунодефіцити розвиваються на тлі дії на організм несприятливих чинників довкілля або різних інфекцій і є частим ускладненням багатьох захворювань і станів. Як і у разі первинних імунодефіцитів при вторинних імунодефіцитах можуть порушуватися або окремі компоненти імунної системи, або уся система в цілому.
Більшість вторинних імунодефіцитів (окрім імунодефіциту, викликаного інфекцією вірусом ВІЛ) є оборотними і добре піддаються лікуванню.
Основні причини вторинних імунодефіцитів в хірургії:
втрата чинників імунного захисту спостерігається під час втрат крові, при опіках або при захворюваннях нирок. Спільною особливістю цих патологій є значна втрата плазми крові або розчинених у ній білків, частина з яких є імуноглобулінами та іншими компонентами імунної системи (білки системи компліменту, С реактивний білок). Під час кровотеч втрачається не тільки плазма, а й клітини крові, тому на тлі сильної кровотечі зниження імунітету має комбінований характер (клітинно-гуморальний)
важкі травми і операції також протікають зі зниженням функції імунної системи. Взагалі будь-яке захворювання організму призводить до вторинного імунодефіциту. Почасти це пов’язано з порушенням обміну речовин та інтоксикацією організму, а почасти з тим, що під час травм або операцій виділяють великі кількості гормонів наднирників, які пригнічують функцію імунної системи. Однако, при адекватному та своєчасному лікуванні імуномодуляторами функція імунної системи відновлюється. Але імуномодулятори викликають імуностимулюючий ефект тільки на 4-5 добу після першої ін’єкції. В той же час в хірургії бувають випадки коли відновити функцію імунної системи імуномодуляторами не можливо. Це дуже актуально у хворих на гострий перитоніт.
Сьогодні хірурги оцінюють перитоніт з позиції розвитку системного запалення і застосовують концепцію перитоніту як абдомінальної форми сепсису, для оцінки якої користуються критеріями синдрому системної запальної відповіді (SIRS), які запропоновані на Погоджувальній конференції в Чикаго в 1991 році.
Сучасний етап розвитку хірургії характеризується суттєвим прогресом технологічного та іноваційного рівня. Проте, ці досягнення не вплинули суттєво на показники загальної та післяопераційної летальності хворих з розповсюдженим гнійним перитонітом.
Загрозу прогресування синдрому поліорганної дисфункції, що виникає на фоні ендогенної токсемії та ентеральної недостатності, неможливо зупинити сучасними антибіотиками та протизапальними засобами. Постійна активація факторів зумовлена перманентними змінами мікробних чинників, негативний вплив токсичних речовин на імунокомпетентні структури, які заважають розвитку адекватной імунної відповіді. Порушується антиінфекційний захист.
У підсумку виникає вторинний імунодефіцит – фаза імунопаралічу, що підсилює ендотоксикоз унаслідок як зростання кількості, активності та агресивності мікрофлори, так і зниження ефективності знешкодження токсинів. В умовах виснаження функціональної здатності захисних механізмів та вторинного імунодефіциту, що спостерігається у хворих з ІІІ – Б, ІV ступенями тяжкості перитоніту, проведення імуностимуляції є недоцільним.
Для ліквідації вторинного імунодефіциту необхідно в комплексному лікуванні застосувати пасивну імунотерапію препаратами, що містять в собі комплекс антитіл проти хірургічної мікрофлори, що найбільш часто зустрічається при гнійному перитоніті. Проведені нами дослідження титру антитіл проти хірургічної мікрофлори у осіб які перенесли гострий перитоніт показали, що у 70-80% випадків у крові визначається їх висока концентрація. Плазма крові таких реконвалесцентів є імунним середовищем (гіперімунною плазмою) і направлено проти хірургічної мікрофлори яка викликає перитоніт. Тому саме у таких випадках нагальною необхідністю в комплексному лікуванні фази імунопаралічу, є використання плазми донорів – реконвалесцентів, що перехворіли на гострий перитоніт.
Матеріал підготували: завідувач кафедри хірургії №1 професор Ігор Полянський, доцент кафедри хірургії №1 Михайло Гресько