П’ятдесят восьма сесія Всесвітньої асамблеї охорони здоров’я, відзначаючи позитивний ефект проведення у 2004 році в цілях сприяння добровільному і безкоштовному донорству крові, прийняла 23 травня 2005 р. резолюцію про відзначення 14 червня Всесвітнього дня донора крові. У цей день в 1868 році народився Карл Ландштейнер, австрійський лікар, імунолог, який отримав в 1930 році Нобелівську премію в галузі фізіології або медицини за відкриття груп крові людини.
Слово донор походить від латинського dono – дарую. Донором може бути кожна здорова людина віком від 18 років.
Донорська здача крові або донорство крові — добровільне надання своєї крові чи її компонентів для подальшого переливання хворим, які цього потребують. За час існування донорського руху було доведено, що періодичні кровопускання, які дорівнюють одній донорській дозі (до 470 мл), безпечні для здоров’я донора. Завдяки здачі донорської крові відбувається активізація системи кровотворення. Внаслідок крововтрати після здачі донорської крові кістковий мозок посилює поповнення кров’яного русла новими еритроцитами. У результаті цього покращується обмін речовин, що, своєю чергою, є профілактикою різноманітних захворювань і підвищує стійкість організму в екстремальних ситуаціях. Здаючи кров, донор вивільняє свій організм від зайвого баласту і надлишку крові.
Всесвітній день донора крові – це подяка добровільним неоплачуваним донорам за їхній благородний вчинок та порятунок життя людей, що потребують переливання донорської крові та/або її компонентів. Різноманітні активності, що проходять в цей день, також мають за мету підвищити рівень обізнаності населення щодо необхідності регулярного донорства крові з метою забезпечення якості, безпеки та доступності крові та/або її продуктів для потребуючих у переливанні.
Щорічно в Україні стають донорами крові близько 500 тисяч людей. У цей день привертається увага українців до необхідності регулярного добровільного та безоплатного донорства крові та її компонентів, так як завдяки донорству рятуються мільйони життів.
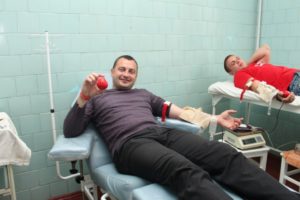

В реаліях сьогоднішньої війни, ми, українці, повинні робити все від нас залежне, аби зберегти життя кожному бійцю. Під час військових дій донорська кров може бути чи не єдиним способом врятувати бійця, який зазнав поранення з масивною крововтратою. Потреба в донорській крові в умовах сьогодення виникає і у цивільного населення які стають жертвами ракетних та артилерійських ударів. Здаючи кров, донор надає шанс на життя, робить свій безцінний внесок у добру справу.
Пам’ятаймо, що лише півлітра донорської крові може врятувати життя трьох пацієнтів! Можливо, саме Ваша кров подарує життя людині, яка зазнала лиха!
Здати кров можна за адресою:
м. Чернівці, вулиця Українська, 36. в будні дні з 8:00 до 13:00
Здати кров може здорова людина від 18 років з вагою не менше 50 кілограмів. Водночас є абсолютні та тимчасові протипокази для донорства. За абсолютних людина не може бути донором зовсім. Наприклад, якщо має ВІЛ або вірусний гепатит.
Серед тимчасових протипоказів є вживання алкоголю, інфекційні чи алергічні захворювання, вагітність, період лактації тощо. Зі списком протипоказів можна ознайомитися на сайті Міністерства охорони здоров’я.
Аби підготуватися до здачі крові, потрібно:
- не вживати алкоголь за 48 годин до здавання крові;
- відмовитися від жирної, смаженої, копченої, молочної їжі, вживати менше солі напередодні;
- виспатися і з’їсти легкий сніданок;
- не курити за годину до здавання крові;
- не здавати кров, якщо відчуваєте озноб, запаморочення, головний біль чи слабкість.
Протягом перших 12 годин після здавання крові слід уникати інтенсивних фізичних навантажень. Здавати кров можна щодвамісяці.
Список літератури з фондів бібліотеки БДМУ:
- Бойко, І. В. Забезпечення публічного інтересу у сфері донорства крові. Медичне право. 2019. № 1. С. 9-17.
- Буркова, І. С. Діагностична значимість неоптеринового тесту у донорів крові та плазми. Вісник проблем біологіїі медицини Вип. 1. С. 100-102.
- Буркова, І. С. Діагностична значимість неоптеринового тесту у донорів крові та плазми. Вісник проблем біології і медицини. 2015. № 1. С. 100-102.
- Гуторова, Н. Безоплатне донорство крові та її компонентів як благодійність роботодавців. Український медичний часопис. 2020. № 4. С. 8-10.
- Дедишина, Л. Ті, що дарують життя. Фармацевт Практик. 2015. № 6. С. 20-21.
- Дерпак, Ю. Ю. Патогенетичні механізми змін енергетичного обміну еритроцитів удонорів крові. Сімейна медицина. № 6. С.108-110.
- Дерпак, Ю. Ю. Вплив змін порушень обміну заліза на показники механічної та теплової резистентності еритроцитів у регулярних донорів крові. Сімейна медицина. 2015. № 3. С. 251-253.
- Дерпак, Ю. Ю. Загальна характеристика показників ефективного еритропоезу та периферичної крові в активних донорів крові. Шпит. хірургія. 2016. № 3. С. 97-100.
- Дерпак, Ю. Ю. Особливості розподілення еритроцитів периферійної крові за об’ємом клітин в активних донорів крові. Здоровье женщины. 2016. № 7. С. 49-51.
- Дерпак, Ю. Ю. Патогенетичні механізми змін енергетичного обміну еритроцитів удонорів крові. Сімейна медицина. 2014. № 6. С. 108-110.
- До питання доцільності визначення антитільних маркерів інфікування HBV (анти-HBC, анти-HBS) при обстеженнідонорів крові. Лабораторна діагностика. № 2. С.19-28
- Жовнір, В. А. Дослідження впливу об’єму трансфузії донорських еритроцитів під час операції артеріального переключення у новонароджених на безпосередні результати лікування. Соврем. педиатрия. 2015. № 1. С. 83-86
- Запольська, К. М. Трансплантація жирового графту, збагаченого донорськими кріоконсервованими мезенхімальними стовбуровими клітинами жирової клітковини, за умов експерименту in vivo. Одес. мед. журн. 2013. № 2. С. 5-8.
- Збільшення шансів розвиткубронхолегеневої дисплазії у передчасно народжених дітей після трансфузії донорської еритроцитарної маси. Неонатологія, хірургія та перинатальна медицина = Neonatology, surgery and perinatal medicine = Неонатология, хирургия и перинатальная медицина. 2014. Т. ІV, № 3. С. 74-79.
- Ковальчук, А. О. Шляхи підвищення рівня епідеміологічної безпеки на етапі отримання донорського шкірного субстрату у хворих з опіками. Інфекц. хвороби. 2013. № 4. С. 64-67.
- Малигон, О. І. Розподіл коагуляційних показників у плазмі крові донорів з урахуванням їх тендерної приналежності, віку та виду діяльності. Харківська хірургічна школа. 2013. № 6. С. 61-65.
- Назарчук, Л. В. Неоптерин – індикатор інфікування донора крові. Лікарська справа = Врачебное дело. 2016. № 5/6. С. 70-72.
- Назарчук, Л. В. Принципи допуску та відсторонення донорів від донацій. Укр. мед. часопис. 2014. № 5. С. 127-129.
- Орлик, В. В. Комплексне біохімічне дослідження показників гліколізу в еритроцитах активнихдонорів крові. Сімейна медицина. 2017. № 2. С. 145-146.
- Осадчий, О. Проблема заготівлі крові та донорства: європейські перспективи. Український медичний часопис. 2018. Т. 1, № 6. С. 87-89
- Перехрестенко, П. М. Стан заготівлі та використання тромбоцитарних компонентів крові в Україні. Український медичний часопис. 2020. Т. 1, № 6. С. 68-70.
- Песоцька, Л. А. Діагностика порушень обміну заліза і морфометричний аналіз еритроцитів удонорів крові. Сімейна медицина. 2017. № 2. С. 142-144.
- Пісоцький, С. В. Проблема довіри та мотивації системи донорства крові в Україні. Хист. 2017. Вип. 19. С. 415.
- Результати скринінгу донорськоїкрові в Україні на маркери гемотрансмісивних інфекцій в 2010-2012 рр. Лікарська справа. 2014. № 9/10. С. 152-158.
- Савченко, В. С. Вплив імунотропних препаратів на продукцію цитокінів лімфоїдними клітинами периферичної крові здоровихдонорів різного віку в умовах in vitro. Імунологія та алергологія: наука і практика. 2013. №1. С. 44-49.
- Селіванова, І. А. Державно-приватне партнерство та інші правові форми співпраці бізнесу, держави (територіальних громад) і закладів служби крові у сфері донорства крові та її компонентів. Медичне право. 2019. № 1. С. 57-64.
- Терещук, Т. О. Можливість одержання алогенної антименінгококової свіжозамороженої плазми крові та контроль показників її якості. Лікарська справа = Врачебное дело. 2015. № 3/4. С. 99-103.
- Характеристика параметрів імунологічноїреактивності та обов’язкового медичного обстеження донорів плазмаферезу з урахуванням їхнього місця проживання. Сімейна медицина. 2015. № 2. С. 196.
- Яворський, В. В. Вплив частоти донацій стандартної дози плазми на імунну реактивність організму постійнихдонорів. Клініч. хірургія. 2013. № 8. С. 65-68.
- Яворський, В. В. Динаміка показників гемоглобіну у кадровихдонорів плазми. Харківська хірургічна школа. 2013. № 4. С. 57-59.
- Яворський, В. В. Особливості впливу гендерної принадлежності на стан імунологічної реактивності. Український журнал екстремальної медицини імені Г. О. Можаєва. 2013. Том 14, № 1. С. 129-135.
- Яворський, В. В. Порівняльний аналіз імунологічної реактивності у первинних та кадрових донорів залежно від донорського стажу. Медицина неотлож. состояний. 2013. № 4. С. 97-100.
Матеріал підготувала бібліотекар І кат. Світлана Тулевська